
30 јан Kondilomi i HP-Virus
Kondilomi i HP Virus
Kondilomi (anogenitalne bradavice) su veoma recidivantna polno prenosiva zarazna bolest, koju uzrokuje Humani Papiloma Virus (HPV).
S obzirom da je HPV dokazan kao uzročnik raka grlića materice kod žena, da su kondilomi u populaciji veoma rasprostranjeni i da je teško kontrolisati njihovo prenošenje, važno ih je na vreme otkriti i početi lečenje.
Virusom češće bivaju zaražene žene, zbog anatomije ženskih polnih organa. Virusu prija topla i vlažna sredina i tu se lakše zadržava, zbog čega su važne redovne preventivne kontrole.
HPV infekcija je danas u svetu postala najčešća seksualno prenosiva bolest (STD). To je opasan, uporan, otporan i vrlo infektivan virus. Pripada grupi DNK virusa, koji u organizmu čoveka može dovesti do nekontrolisanog rasta tkiva, tj tumorskog rasta, usled DNK mutacija i do pojave šiljatih bradavica.
Kondilomi i HP Virus – Video
Šta trebate uraditi ukoliko vam je: -vidjena promena na grliću -poremećen Papa test -potvrdjeno prisustvo HP virusa -imate kondilome
Humani papiloma virusi stvaraju epitelne tumore kože i sluznica. Veoma su uporni i otporni na razne lekove. Smatra se da ih ima više od 160 tipova, od kojih neki imaju dokazan onkogeni potecijal.
Glavni uzročnik u oko 92 % karcinoma grlića je HPV (Humani papilloma virus). Diminantni tipovi HPV uzročnici maligniteta su: 16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 66, 68, 69, 73, 82 ,83.
HP-Virus „napada“ kožu i sluzokože i prenosi se najčešće tokom intimnog (seksualnog) kontakta sa jednog partnera na drugog.
Oko 40 tipova HPV-a mogu da inficiraju genitalne organe.
HP virusi se svrstavaju u tri grupe:
- niskorizični tipovi virusa : tip 6,11, 42,43,44, 54, 61, 70, 81 i CP 6108, koji retko izazivaju lezije koje napreduju do prekancerogenih promena i raka.
- srednjerizični tipovi virusa : tip 33, 34, 36, 39, 66
- visokorizični tipovi virusa : tip 16, 18, 31 i 35 –kao i 45, 51, 52, 56, 58, 59, 68. Oni imaju visok onkogeni potencijal, tj mogu prouzrokovati maligne promene na grliću materice.
Za početak najvažnije! Kako se leče?
Lečenje kondiloma je uklanjanje kondiloma. Najefikasniji i najtrajniji vid uklanjanja kondiloma je najčešće hirurški- laser ili elektrokoagulacija. Ne postoji lek koji će zauvek eliminisati Humani Papiloma Virus iz organizma, osim ako se organizam sam ne izbori sa njim, pa se lečenje svodi na skidanje svih vidljivih promena.
Postoji više metoda lečenja, sa osnovnim ciljem da se ukloni svaka promena uz minimalno oštećenje zdravog tkiva .
U te metode spadaju :
- Terapija laserom – visok procenta uspešnosti uz minimalno oštećenje tkiva i brz oporavak
- Terapija elektrokauterom ili “loop” – jeste elektrohirurško uklanjanje bradavica (spaljivanje kondiloma, elektrokoagulacija, EKT kondiloma visoko-frekventnom strujom).
- Hirurgija – hirurško uklanjanje bradavica velikih dimenzija (isecanje, skidanje kondiloma hirurškim putem specijalnim instrumentom- „spunom“)
- Krioterapiju (uklanjanje kondiloma tečnim azotom, ‘smrzavanje’) – tečni azot se nanosi na promenu, ona se smrzava, formira se plik koji otpada zajedno sa kondilomima. (sve vise odlazi u prošlost)
- Tečni preparati na bazi podofilina (redje se korist)
- Ubrizgavanjem interferona u kondilome koji stvara imunost na virus (redje se korist)
- Lokalno aplikovanje masti na bazi: citostatika, interferona, imiqimod itd. (uglavnom za recidive)
- Kombinacija hirurškog i hemijskog uklanjanja bradavica. (najčešći vid terapije u praksi)
Pre intervencije uklanjanja polnih bradavica treba uraditi kolposkopiju i PA test, cervikalni i vaginalni bris i eventualno HPV tipizaciju!. Intervencija se radi u loklanoj anesteziji, kratkotrajnoj opštoj ili u analgosedaciji u zavisnosti od rasprostranjenosti promena.
Trajanje intervecije zavisi od raširenosti, lokalizacije i veličine promena. Nakon intervencije može se javiti bol, crvenilo i otok na mestu sa kojeg su kondilomi uklonjeni.
Terapija nakon intervencije podrazumeva lokalne anestetike, sredstva koja poboljšavaju epitelizaciju, preparate koji smanjuju upalu, antiseptičke rastvore za lokalnu primenu i antibiotike.
Posle intervencije, u periodu od 4 nedelje preporučljiva je apstinencija.
Bitni faktori vezani za kondilome
A.) Jako je bitno gde se kondilomi nalaze posto su prilazi u terapiji značajno razlikuju kod kondiloma koji se nalaze spolja na koži, na zidovima vagine, oko uretre, na klitorisu, malim usnama ili na perianalnom delu. (mogu se naći i na glasnim žicama).
B.) Drugi bitan faktor u terapiji jeste koliko su se kondilomatozne promene proširile po grliću materice, anogenitalnoj, uretralnoj i klitoralnoj regiji.
Skidanje kondiloma je najteže i zahteva posebnu opreznost i tehniku kada se nalaze na: grliću, anusu, u predelu klitorisa i oko uretre!
Nesto drugačiji terapeutski pristup postoji u lečenju kondiloma na grliću materica.
Posebnu pozornost treba imati prema kondilomima na cerviksu jer tu predstavljaju odličnu podlogu za češću pojavu premalignih i malignih oboljenja grlića. Tada Ne treba čekati! Treba ih efikasno i što brže odstraniti sa grlića materice odmah posle detektovanja!
Važno je da se ukloni svaka uočljiva promena. Ukoliko su kondilomi jako rasprostranjeni intervencija se mora izvoditi u dva akta.
Neophodno je lečiti oba partnera. Potrebni su iskustvo i Velika opreznost u skidanju kondiloma sa perianalne regije! Posebno ako se lekar zaleti pa umesto kondiloma započne skidanje hemoroida koji su jako slični po izgledu ali mogu veoma jako zakrvariti.
Najčešća komplikacija posle zavrsene intervencije je recidiv tj. – ponovno javljanje bradavica.
Ukoliko se ponovo pojave kondilomi, odmah je potrebno javiti se lekaru koji se bavi baš ovim vrstama intervencija.
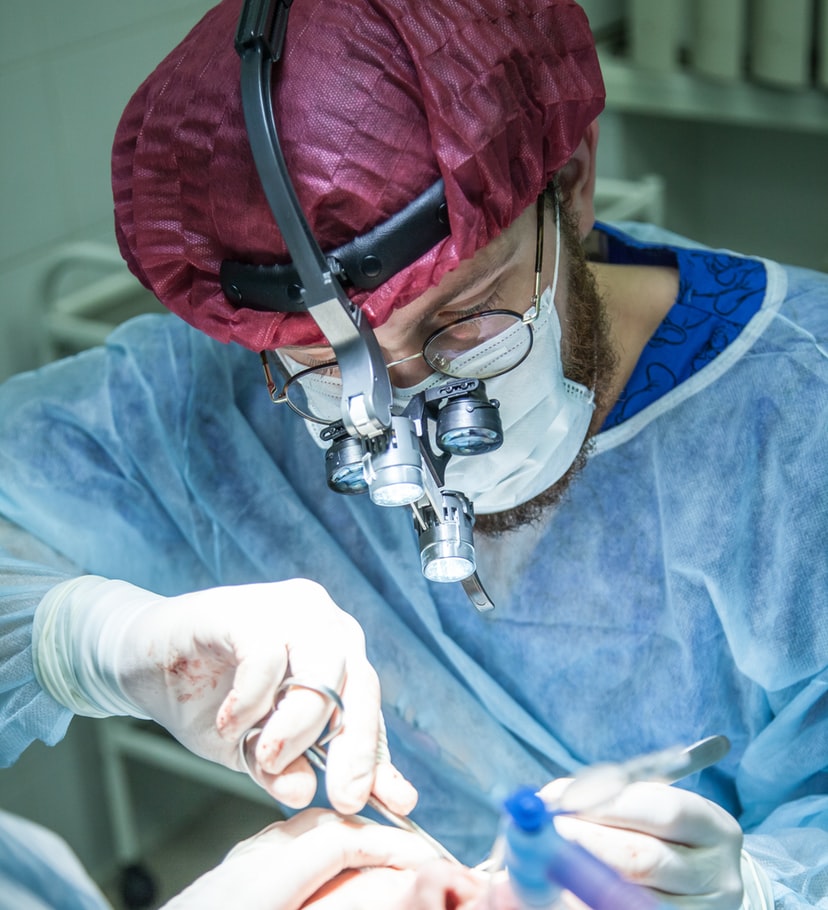
Kondilomi – Praktični saveti:
Bitno je ne zaletati se i nikako na svoju ruku a bez saveta lekara, (niti posle saveta sa brojnih internet foruma) krenuti sa mazanjem raznih krema i masti koje se naveliko reklamiraju na webu i internetu!
Postoji veliki broj pacijenata koje su nam posle samoincijativnog mazanja odredjenih masti i rastvora dolazile sa velikim opekotinama i povredama u predelu kože polnih usana i značajnim povredama mokraćne cevi, klitorisa i anusa koje mogu ostaviti trajne posledice -(jako bolno mokrenje, nemogućnost defekacije, sedenja, potpuno onemogućen normalan polni odnos po 6 i više meseci!).
Ne juriti po svaku cenu a bez saveta lekara: Aldaru po Hrvatskoj, Wartec po Grčkoj, Podofilotoxin iz Austrije, niti razne biljne masti od nadrilekara iz unutrašnjosti !! Ulje kantariona i rastavića uopste ne deluju na kondilome. Idite kod vašeg ginekologa na jedan običan bezbolni 10-minutni kolposkopski pregled i profesionalni savet.
Najveća količina neznanja, neinformisanosti i medicinskog „nonsensa“ ( čitajući sve naše web forume) se može pronaći u „žučnim“ internet raspravama koje se upravo bave ovom temom — Koju mast i koliko dugo da mažem da bih se resila kondiloma -a nešto sam izgubila poverenje u mog lekara!
Kondilomi – Praktični saveti:
U ginekologiji je praksa pokazala da se najčešće gubi poverenje u svog ginekologa upravo kod lečenja kondiloma! Razlog je ponovna pojava kondiloma (recidivantnost) i da medicina još uvek nema lek koji ce potpuno uništiti HP virus u organizmu!
U svetu postoji naširoko primenjivani postupak koji se zove: „Second look opinion“ – idite kod drugog lekara po još jedno mišljenje!
To je ujedno i problem o kome se raspravlja i diže najviše prašine na netu, upravo zbog činjenice da se kondilomi uporno vraćaju, da su neki jako otporni na hemiju i da se uglavnom moraju hirurški skinuti.
Konstatovana je činjenica da je u svetu i kod nas oko 60-70% seksualno aktivne populacije zaraženo nekom vrstom HP virusa.
Uopšte nije preterivanje i postoji kao dokazana činjenica, da su ginekolozi Srbije potvrdili da u zadnje tri godine u našoj zemlji postoji prava epidemija HP virusa i kondiloma!
HP virus. Koncept za žensko zdravlje.
Kondilomi – Koji su najopasniji sojevi?
Najopasniji sojevi HPV-a su tipovi 16 i 18.
Oni su ti koji dovode do bržeg razvoja lezija, u poređenju s drugim sojevima, manje lezije i ranice brzo prelaze u velike i premaligne lezije koje brže mogu postati i maligne. Rizik oboljevanja od ovih vrsta kancera postoji kako kod žena tako i kod muškaraca.
Visokorizični tipovi HPV-a su nađeni kod 80% slučajeva karcinoma raka grlića materice.
Tipovi HP virusa koji imaju posledicu stvaranja karcinoma nisu isti kao tipovi HP virusa koji imaju posledicu stvaranja genitalnih kondiloma.
HPV može biti uzročnik kako raka grlića materice (najčešće), tako i anusa, vagine i spoljašnjih polnih organa žene (vulva). Ređe, može biti odgovoran za nastanak karcinoma penisa, raka usne šupljine i glasnica. Maligna transformacija je uglavnom primećena kod osoba sa genitalnim bradavicama, kada one recidiviraju, kao i kod pacijenata sa poremećajem imunog sistema.
Polne bradavice se mogu javiti i kod žena i kod muškaraca, a najčešće javljaju između 20. i 40. godine života.
Procenjeno je da je oko 80% seksualno aktivne populacije zaraženo nekom vrstom HP virusa.
Poseban problem leži u činjenici da često ne daje nikakve simtome, posebno kod muškog pola. Muškarci su najčešće asimptomatski prenosioci ovog virusa– (dakle oni češće nemaju simptome, ali prenose virus svom partneru).
Faktori rizika za infekciju Humanim Papiloma Virusom su:
- Osobe koje su seksualnu aktivnost započele pre 16. godine;
- Osobe koje su imale veći broj seksualnih partnera;
- Promiskuitetan partner;
- Nezaštićeni polni odnosi;
- Osobe kod kojih postoji odsustvo normalnog imunog odgovora;
- Loš socijalno-ekonomski status;
- Izostanak redovnih citoloških pregleda.

Humani Papiloma Virus
Kondilomi – HP virusne infekcije
Na osnovu pojavljivanja simptoma, HP virusne infekcije se mogu podeliti u tri grupe:
- Latentne – (Prisustvo HP virusa bez simptoma)
- Subkliničke – (Prisustvo HP virusa sa blagim simptomima)
- Kliničke – (Prisustvo HP virusa sa vidljivim, izraženim simptomima)
Smatra se da više od 50% seksualno aktivnih žena se zarazi jednom vrstom HP virusa ili se zarazi sa više vrsta HPV-a tokom njihovog života. U većem broju slučaja, kod osoba sa jačim imunitetom dolazi do potpune razgradnje virusa bez pojavljivanja ikakvih simptoma, ali kod žena osetljivih na HPV postoji mogućnost da se pojave simptomi, da se pojave kondilomatozne promene i da se poveća rizik za stvaranje karcinoma grlića.
Kako se prenose kondilomi i HPV?
HPV infekcija se prenosi s obolelih na zdrave kontaktom.
Kondilomi se prenose direktnim kontaktom sa zaraženom kožom i sluzokožom. Zbog toga je dovoljan je samo dodir sa zaraženom kožom ili kontakt preko telesnih tečnosti,npr. prilikom seksa da biste se zarazili. Moguća je i autoinokulacija virusa u predele kože sa prekinutim integritetom.
Zaražavanje je moguće i indirektnim putem: prstima, preko predmeta zajedničke upotrebe, toaleta, peškira, salona za depilaciju. Ovo je razlog zašto je ova bolest postala svetska epidemija. Ipak, najčešće se prenosi seksualnim putem.
Može se preneti i u toku porođaja sa majke na dete. (HPV može inficirati sluzokožu gornjih disajnih puteva i konjuktive oka). Zato se kod dece u uzrastu od 10 do 15 godina starosti mogu pojaviti laringealni polipi. Carski rez ne eliminiše u potpunosti mogućnost perinatalne infekcije ploda, ali se mogućnost infekcije umanjuje dvostruko.
Kondilomi – Koji su simptomi HPV infekcije?
Kada dođe do infekcije sa HPV-om, većina ljudi i ne zna da je inficirana, jer obično infekcija ide bez simptoma.
Teško je odrediti kada je osoba prvi put postala zaražena. Inkubacioni period je od mesec dana pa sve do 3-4 godine. Ako se promene jave , to je načešće u period 3-4 meseca nakon zaražavanja.
Većina žena zaraženih HPV-om prođe bez ikakvih posledica. Ozdrave u periodu od 6 do 24 meseca, a da i ne znaju da su imale infekciju. Kod 20% zaraženih dolazi do pojave kondiloma. Kod 10% zaraženih dolazi do pojave raka. Razvoj kancerogenih ćelija može trajati godinama ili čak decenijama nakon početne infekcije HP virusom.
U Srbiji svake godine oboli oko 1.250 žena od raka grlića, a oko 470 žena umre. Na drugom mestu smo po smrtnosti, a na četvrtom po broju obolelih žena od raka grlića u Evropi.
Kada se ispolji infekcija HPV pojavljuju se bradavičasti izraštaji u anogenitalnoj regiji, od jako sitnih pa do veikih, karfiolastih tvorevna. Obično su bez simptoma, ali može se javiti krvarenje, bol, svrab.
Kod muškaraca se uglavnom radi o asimptomatskim prenosiocima infekcije, ali kada se simptomi jave to su bradavičaste formacije na penisu, oko ili unutar otvora uretre, oko baze penisa, oko ili u analnom otvoru i rektumu.
Kod žena su simptomi uglavnom isti, ali mnogo češći. To su polne bradavice tačkastog do karfiolastog izgleda na vulvi, vagini, grliću materice, oko ili unutar analnog otvora. Češći su i simptomi u vidu pojačanog sekreta, osećaja nelagodnosti, kontaktnog krvarenja.

Kondilomi i kako prepoznati HPV infekciju?
Dijagnoza infekcije humanim papiloma virusom se postavlja
- detaljnom anamnezom,
- kliničkim pregledom,
- kolposkopijom,
- brisom po Papanicolaou,
- histopatološkim pregledom bioptata,
- Sirćetnim testom, AW epitel
- Skrining DNA testom, tipizacija
- pregledom i partnera
- HPV test ili genotipizacija HPV-a.
Skrining se obavlja najčešće tokom rutinskih redovnih ginekoloških i kolposkopskih pregleda i sastoji se od prikupljanja sloja ćelija sa cerviko-vaginalnog područja koje se zatim šalju u laboratoriju na dalju analizu. Pored toga postoji i vrlo značajna i korisna mogućnosti da se uzorkovanje za Papa test i HPV test obavi jednostavno i u laboratoijskim uslovima.
Skrining metode nisu bolne. Postoji nekoliko metoda uzorkovanja za Papa test, a najčešće se preporučuje citologija u tečnom medijumu (Papa test liquid based) jer se analizira veći broj ćelija, a analiza ima veću osetljivost na otkrivanje mogućih lezija. Važno je istaći da je u ovom slučaju moguće iz istog uzorka obaviti, uz papa test po potrebi i analizu na HP viruse.
Kako sprečiti infekciju Humanim Papiloma Virusom?
Najbolja mera prevencije infekcije HPV je: pravilno vaspitanje ženskog deteta, prezervativ, provera partnera od strane vašeg ginekologa pre stupanja u intimne odnose i vakcinacija.
Budući da je HPV infekcija u grupi polno prenosivih infekcija, a istovremeno je jedna od retkih čije se prenošenje ne štiti uvek kondomima, primarna zaštita je edukacija i vakcinacija adolescentkinja.
HPV vakcina se u našoj zemlji primenjuje od 2006. Imunizacija sa HPV vakcinom sprovodi se u 33 zemlje Evrope. Nedavna istraživanja zabeležila su da se u poslednjih deset godina stopa infekcije HPV-om smanjila u zemljama sa visokim nivoom imunizacije.
U svetu su registrovane tri vakcine:
- CERVARIX- bivalentna vakcina pokriva virus tipa 16 i 18. Ova vakcina je namenjena ženama.
- GARDASIL: četvorovalentna vakcina, pokriva virus tipa: 6, 11, 16 i 18. Ova vakcina je namenjena ženama i muškarcima.
- GARDASIL 9: pokriva virus tipa: 6, 11, 16, 18, 31, 33, 45, 52 i 58.
Smatra se da najveći broj vakcinisanih razvija antitela na tipove HPV koji su sadržani u vakcini već mesec dana nakon završetka serije od 3 doze. Zaštita HPV vakcinom je dugotrajna (najmanje 10 godina), pri čemu ne gubi na efikasnosti.

HP Virus – Kada se vakcinisati?
Najveću efikasnost HPV vakcina ispoljava u periodu pre otpočinjanja seksualnih odnosa, Studije pokazuju da vakcina proizvodi bolji imuni odgovor sa većim brojem antitela u borbi protiv infekcije, kada se daje u mlađem životnom dobu. Najkasnija primena vakcine za žene je 26. godina života, a za muskarce 21. godina života.
HPV vakcina se može dati i imunodeficijentnim osobama, uprkos slabijem imunom odgovoru. Dojenje takođe nije kontraindikaciju za vakcinaciju.
Poželjno je da se kompletna serija vakcinacije sprovede istom HPV vakcinom kojom je i započeta. Ova vakcina se može dati istovremeno sa drugim živim ili mrtvim vakcinama, a vremenski razmaci nisu potrebni. Idealno vreme za vakcinaciju je pre potencijalnog izlaganja HPV-u ali se ona može sprovoditi i u slučaju prethodnog izlaganja seksualnim kontaktom.
Kontraindikacije za imunizaciju: preosetljivost na neki od sastojaka vakcine, teške neželjene reakcije na prethodnu dozu iste, febrilna stanja. Mali je broj podataka o vakcinaciji tokom trudnoće, te je preporuka da se odloži do kraja trudnoće.
Neželjene reakcije: HPV vakcina je visoko bezbedna. Od 2006.god. pa do danas, nije prijavljen nijedan slučaj teških neželjenih reakcija na ovu vakcinu. Najčešće su to reakcije lokalnog tipa i prolaze bez posledica. Mogu se nakon vakcinacije javiti I ošamućenost, nesvestica ili zujanje u ušima. Zato se preporučuje nadzor u ambulanti izabranog lekara najmanje 15-20 minuta nakon vakcinacije.
Registrovane vakcine ne štite od svih tipova HPV-a, koji mogu dovesti do nastanka raka grlića materice.
U Srbiji su registrovane dve vakcine – CERVARIX I GARDASIL, ali još uvek nema nacionalnog programa vakcinacije sa HPV vakcinom.
Kondilomi prevencija i smanjenje rizika za infekciju HP virusom:
- Korišćenje prezervativa (kondoma), barijerne kontracepcije
- Izbegavanje ranih seksualnih odnosa (seksualni odnosi sa manje od 14 godina)
- Izbegavanje čestog menjanja partnera
- Izbegavanje upotrebe hitne kontracepcije
- Cesti pregledi kod vašeg ginekologa, najredje jednom na 6 meseci
- Izbegavanje stupanja u seksualne odnose pod dejstvom alkolola ili droga
- Izbegavanje u stupanje u nebezbedan seksualni odnos
- Pravilna lična higijena
- Izbegavanje trudnoce sa manje od 18 godina
- Informisanost i edukacija o HP virusu

Kondilomi – Česta pitanja
Kondilomi – Kako ih prepoznati?
Ukoliko primetite promenu boje kože u genitalnom području, čak i u najmanjim veličinama, boje mogu da variraju, od braon ka crvenoj i roze do bele boje. Ali promena boje kože se ne mora ispoljiti, zato je potrebno da se uradi Papa test kako biste se uverili da niste inficirani.
Da li pozitivan nalaz na visokorizični tip HPV-a, znači da će osoba oboleti od karcinoma?
Pozitivan nalaz na prisustvo visokorizičnih HPV virusa ne znači da će ta osoba obavezno oboleti od raka grlića materice. Prisustvo opasnijih formi HPV-a znaci da je pacijent u povećanom riziku za razvoj maligne bolesti grlića. Što je duže HPV prisutan na grliću to je rizik za nastanak maligniteta veći. U tom slučaju pacijent bi trebalo češće da odlazi na kontrolne preglede u intervalima koje utvrdi sa svojim ginekologom (Papa test i kolposkopija). Kod svog ginekologa na pregled treba dovesti i partnera.
Kondilomi na cerviksu. Šta je to ranica na grliću materice?
Vrlo čest izraz u narodu koji nije bas omiljen medju ginekolozima. Iza pojma ranica koji traje 50 godina se kriju oboljenja koja remete normalan izgled epitelnih ćelija koje spolja oblažu grlić materice. Upravo taj cilindrični i pločasto-slojeviti epitel grlića se gleda i analizira kolposkopskim pregledom i papa testom.

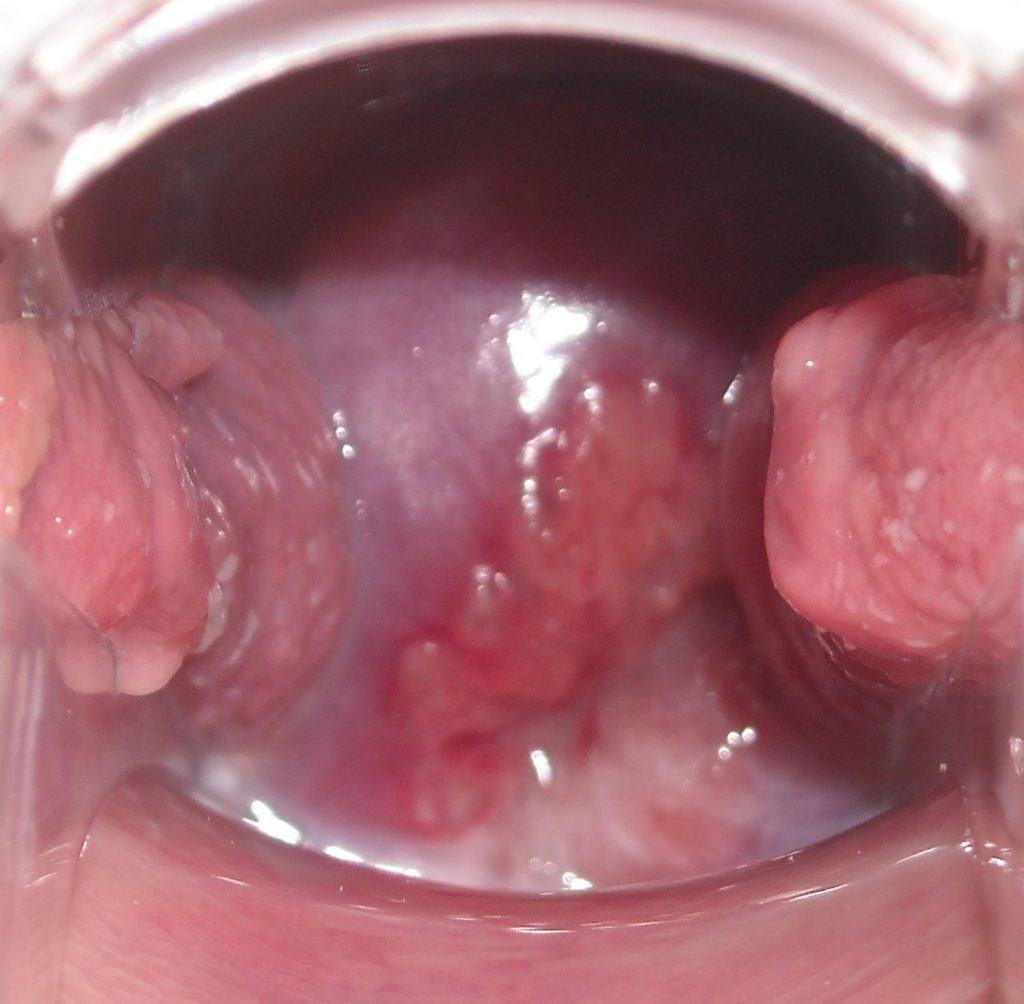
Koliko su opasne ranice na grliću?
Brojna oboljenja mogu dovesti do poremećaja u izgledu kolposkopskih slika grlića. Obična gljivična ili bakterijska infekcija, hronična upala, poremećaj Ph vagine, prisustvo HPV infekcije ili kondiloma, kao i odredjena prekancerozna stanja. Jako je bitno precizno sagledati promene na grliću materice jer se tu medju njima može kriti i cervikalni karcinom!
Bitno je znati da put od ”opasnije ranice“ do raka grlića (prekanceroza u kancer) može biti veoma kratak i često u praksi nije duži od 6 meseci.
Najbitniji faktori za pobedu u borbi sa kondilomima i ranicama grlića su?
-Redovne kolposkopske, Papa i Hpv kontrole
-Korektan odnos i poverenje pacijenta u izabranog lekara
-Precizna i brza dijagnostika
-Disciplina i istrajnost pacijenta
-Brza reakcija, algoritam lečenja i intervencija
-Pragmatičan pristup bolesti bez iracionalnog straha
Kako se izvodi uzorkovanje za HPV test?
HPV test poznat je i kao genotipizacija HPV-a. Test se izvodi prikupljanjem uzorka celija sa i iz grlića materice (kao u slučaju uzimanja brisa za Papa test). Uzorak se sakuplja u posebnoj epruveti i šalje u laboratoriju.
HPV test se može uraditi iz istog uzorka prikupljenog za Papa test ako se koristi metoda u tečnom medijumu.
Mogu li se kondilomi dobiti i bez seksualnog odnosa?
Mogu!
Ne retko nevine devojke dolaze na skidanje kondiloma! Dodiri u toku predigre, prstima, seksualnim pomagalima, zajedničkim intimnim vešom, peškirima, toaletom. Mogu se naći u usnoj duplji, ždrelu i glasnim žicama.
Majka detetu u toku porodjaja može preneti kondilome koji se najčešće pojavljuju na oku bebe! U toku spaljivanja kondiloma (struja, radiotalasi, laser) ginekolozi moraju uz rukavice obavezno nositi i zaštitnu masku!! Lekarima je dobro poznata činjenica da i oni preko isparenja u toku intervencije mogu dobiti kondilome usne duplje, ždrela ili glasnih žica.
Mogu li se kondilomi posle intervencije ponovo pojaviti?
Mogu i to se na žalost dešava jako često! Kondilomi u ginekologiji predstavljaju ubedljivo NAJRECIDIVANTNIJE oboljenje ( najupornije, najdosadnije, sa najvecim procentom ponovnog rasta tj. recidiva)!
Najčešće se vraća sa padom imuniteta pacijentkinje ili ponovljenim nezaštićenim odnosom sa partnerom prenosiocem HPV infekcije. U toku lečenja, obavezan je i kolposkopski pregled svih seksualnih partnera pacijentkinje! Ukoliko se ne leče, partneri će najverovtnije vraćati bolest samoj pacijentkinji. U praksi se uporne promene često skidaju kombinacijom različitih metoda nažalost ponekad i po 5-6 puta.!!
Ukoliko su zavučeni duboko u fornikse vagine ili se nalaze na nepristupačnom mestu iza pubične kosti kondilomatozne promene često mogu ostati neprimećene.!! Za dijagnostiku je često potrebno više pregleda, dobra koncentracija lekara i upornost i istrajnost pacijenta, i za kraj –kao najvažnije -poverenje pacijenta u odabranog ginekologa.!!
Zbog svega prethodno navedenog (a najviše zbog upornog vraćanja) -gubitak poverenja pacijenta u svog ginekologa se u ginekološkoj praksi najčešće dešava u toku lečenja kondiloma i HP virusa. (vrlo uznemirene žene u čijoj terapiji je ne retko učestvovalo po pet i više doktora.)
Da li kondilomi svrbe?
Svrab kao i peckanje mogu biti prisutni u genitalnom području i to je jedan od simtoma kondiloma. Ta posledica kondiloma nam govori da je koža iritirana i po svaku cenu se treba izbeći češanje jer onda može doći do prenošenja bradavica i na okolne predele i na veću površinu. Najosetljivija mesta i najdelikatnija za skidanje kondiloma su delovi oko: klitorisa, uretre i perianalna regija.
Kako izgleda oporavak nakon uklanjanja kondiloma?
Sam oporavak nakon skidanja kondiloma varira u odnosu na to koliko su rasprostanjeni i kojom metodom su sami kondilomi skinuti. Uglavnom je oporavak kratak i brz, vrlo brzo bez velikog čekanja se možete vratiti svakodnevnim akitvnostima.
Prethodno inficiranu površinu nekoliko dana nakon uklanjanja kondiloma treba prati sa dezificijensima kako bi se sprečila infekcija rane i novi nastanak kondiloma. Uz dezinficijense aplikuju se i masti koje pomažu ubrzanoj regeneraciji tkiva ( zarastanju).
Ukoliko su jako prošireni kondilomi se moraju uklanjati klasičnim hirurskim metodom (opsecanje skalpelom i makazama sa šivenjem epitelnih defekata na koži na kraju), oporavak je u tim slučajevima puno duži. Pacijent ostaje u bolnici 3 dana i nakon odlaska iz bolnice, pacijent se može vratiti svakodnevnim aktivnostima, a potpuni oporavak i kompletno zarastanje rane može trajati jako dugo, od 35-60 dana.
Treba li se upuštati u seksualne odnose nakon uklanjanja kondiloma?
Nakon uklanjanja kondiloma, preporučuje se korišćenje zaštite tokom seksualnih odnosa, a tokom terapije njihovog uklanjanja, seksualni odnosi se trebaju izbegavati. Kondom ne daje 100% zaštitu jer ne pokriva sve regije koje mogu biti zaražene, ali u svakom slučaju se treba koristiti. Obavezan je i pregled partnera pre započinjanja seksualnih odnosa.
Efikasnost i uloga krema, rastvora i masti u lečenju kondiloma?
Postoji i način da se kondilomi u slučaju pojave recidiva skidaju nanošenjem krema koje u sebi imaju imikvimod, interferon b2 ili neku od citostatskih supstanci (podofilotoxin, 5-fluorouracil). Krema ili rastvor se nanosi na zaražen deo kože i nanosi se sve dok kondilomi ne nestanu. Nikako se ne savetuje da kreme mažete na svoju ruku i bez saveta lekara posto mogu izazvati ozbiljna oštećena kože i sluzokoža: pojavu rana, opekotine, iritaciju kože, eriteme itd.
Postoje i razne prirodne metode za skidanje kondiloma, ali one se trebaju koristiti isključivo kao sekundarna terapija tj. kao dodatak osnovnom vidu terapije. Ricinusovo ulje i smola iz maslačka se sa ne velikom efikasnošću mogu dodati u terapiji, pored ove dve prirodne postoje i druge pomoćne metode koje mogu biti korisne u uklanjanju kondiloma.
Kako se prenosi HP virus?
Ovaj virus se prvenstveno prenosi seksualnim dodirom. U najvećem procentu, infekcija nastaje tokom vaginalnog ili analnog odnosa. Osoba se može zaraziti virusom iako njen partner nema nikakve simptome (on se tada zove prenosioc bolesti koji nema manifestnih simptoma oboljenja ali ima i prenosi sam virus). Ili ako je partner imao nezaštićene odnose sa HPV inficiranom osobom pre godinu dana.
Takođe postoji šansa da trudna žena, zaražena HP virusom i kondilomima, prenese infekciju na novorođenče tokom porođaja. U tom slučaju, kod bebe može doći do razvijanja rektog stanja pojave kondiloma.

Kondilomi
Koje su posledice koje HP virus može da ostavi?
Najveći broj zaraženih osoba ovim virusom ne dobije posledice i nema nikakve zdravstvene probleme. Kod žena sa jacim imunitetom i sa prirodnom otpornošću na HP virus otprilike 9 od 10 infekcija prodje bez ikakvih problema u periodu od 2 godine. Ali oko 17%-24% populacije žena su jako osetljive na virus HPV kod kojih dolazi do pojave patoloških promena momentalno posle inkubacije virusa.!! Postoji takodje i mogućnost da HP virus stvori druge ozbiljne probleme i to ne samo na genitalnim regijama a to su:
- Genitalne kondilome (bradavice u predelu genitalija)
- Karcinom grlića materice
- Karcinom usne duplje i ždrela
- Karcinom anusa
- Karcinom vulve i vagine
Maligna transformacija je najčešće primećena kod osoba sa genitalnim bradavicama i promenama na grliću (condilomata planum, A-W epitel, hiperkeratoza). Kod pacijenata kod kojih se pojava bradavica ponavlja ili postoji na grliću materice duži vremenski period, kao i kod pacijenata sa poremećajem imuniteta pojava premalignih promena je najčešća ( grubi mozaik sa atipičnom vaskularizacijom, CIN I, CIN II, CIN III…. noviji nazivi LOW SIL ili Hi SIL, ASCUS, AGUS, karcinoma in situ).
Važno je imati u vidu da je otkrivanjem raka grlića materice u početnoj fazi, lečenje jednostavnije i kraće traje. Pacijent će biti 100% izlečen i vratiti se svom normalanom životu ukoliko se maligni proces otkrije u ranom stadijumu.
Povratak kući posle intervencije?
Na intervenciju treba doći obavezno sa pratiocem (dečko, muž, majka, drugarica). Pacijent se ukoliko je data kratkotrajna opšta anestezija Ne sme vraćati kući sam, javnim prevozom ili upravljati motornim vozilom!
Koliko tipova HP virusa postoji?
Postoji više od 160 vrsta HP virusa, od kojih oko 40 mogu imati posledice kao što su razne infekcije. Većina tipova ovog virusa uopšte ne daje nikakve simptome a samim time, inficirirana osoba i ne zna da je zaražena HP virusom te predstavlja odličnog prenosioca infekcije.
Koji su najopasniji?
Glavni uzročnik u oko 92 % karcinoma grlića je HPV (Humani papilloma virus). Dominantni tipovi HPV uzročnici maligniteta su: 16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 66, 68, 69, 73, 82 ,83.
Koji je najbitniji faktor za bezbednost same intervencije?
Vaša odluka o izboru lekara koji će vam uraditi intervenciju!
Vaš kontrolni pregled kod dr Radovića i intervenciju zakažite još danas, klikom na dugme –KONTAKT.
U slučaju da imate već dokazane promene i bez kontrolnog pregleda, zakažite intervenciju -ODMAH!
Zbog angažovanosti više ginekologa u ordinaciji potrebno je naglasiti ime lekara koga želite odabrati za vaš pregled!
Za dodatne informacije o kondilomima i HPV infekciji kliknite na linkove:
1) –RANICE NA GRLIĆU MATERICE.
2) –KONDILOMI PITANJA I ODGOVORI.

Pacijenti posle intervencija
Autori:
- I.T.-SEO i medicinski tim
- dr M. Radović
- Instagram/ginekolog.milos.radovic

